 Коклюш относится к тем видам заболеваний, которыми болеют и взрослые, и дети.
Коклюш относится к тем видам заболеваний, которыми болеют и взрослые, и дети.
Подобно обычному ОРВИ, его бактерии легко передаются от больного человека к здоровому, стоит только первому несколько раз кашлянуть рядом. А уже попадая на слизистую бронхов, болезнь начинает поражать рецепторы.
Именно это приводит к бесконечному потоку сильного кашля, порой переходящему в рвоту.
Иммунитет можно получить лишь после того, как человек переболеет. Но если взрослому такая болезнь не так страшна, то у детей она способна вызвать самые тяжёлые симптомы и даже смерть. Поэтому так важно не пропускать своевременные прививки, первая из которых делается ещё на третьем месяце жизни ребёнка, вместе с вакциной от столбняка и дифтерии. На все сто процентов от заболевания она не защитит, но даже в случае появления его признаков — процесс лечения от коклюша пройдёт быстрее и, скорее всего, обойдётся без осложнений. Главное, вовремя оградить своего ребёнка от любых видов воздействий, так или иначе провоцирующих у него кашель.
Коклюш — что такое; процесс, риск и формы заражения
 Начнём с того, что относится это заболевание к бактериальным, а передаётся исключительно воздушно-капельным путём.
Начнём с того, что относится это заболевание к бактериальным, а передаётся исключительно воздушно-капельным путём.
Возбудителем при этом является коклюшная палочка, также называемая бордетеллой. Попадая через дыхательные пути, бактерии оседают на поверхности бронхов и трахеи.
Дело в том, что их слизистая покрыта специальным «ворсом» — реснитчатым эпителием — который во время нормального функционирования обеспечивает движение мокроты наружу. С их помощью лёгкие очищаются от вдыхаемой пыли или мелких частичек. Они же передают мозгу сигнал о необходимости чихать и кашлять.
Бактерии коклюша, попадая в бронхи человека, крепятся к эпителию специальными ворсинками и начинают активно выделять токсины. Он, в свою очередь, воздействует на нервные окончания, раздражая участок мозга, отвечающий за кашель. И вот ребёнок уже начинает задыхаться и краснеть от бесконечного рефлекторного кашля, доводящего до рвоты. А выделяемые бактериями продукты жизнедеятельности постепенно отравляют организм.
Примечательным считается нелицеприятный факт того, что даже после лечения коклюша и избавления от всех палочек эти «приступы» не проходят, нередко продолжая преследовать выздоровевшего ещё несколько недель. Ровно до тех пор, пока раздражённый рефлекс не утихнет.
Из-за отсутствия врождённого иммунитета заразиться коклюшем может даже грудничок! Очень важно оградить малыша от контактов с людьми, страдающими от продолжительным сильным кашлем — у взрослых это, как правило, главный и единственный симптом заболевания.
Риск заражения коклюшем — когда и кому опасаться?
 Коклюшная палочка не терпит солнечного света, поэтому в летний период опасаться болезни не стоит. Основная её вспышка приходится на то время, когда небо затянуто облаками, а продолжительность светового дня минимальна, на осень и зиму. Тем более что с похолоданием наступает пора и обычных респираторных заболеваний.
Коклюшная палочка не терпит солнечного света, поэтому в летний период опасаться болезни не стоит. Основная её вспышка приходится на то время, когда небо затянуто облаками, а продолжительность светового дня минимальна, на осень и зиму. Тем более что с похолоданием наступает пора и обычных респираторных заболеваний.
Чаще всего этой болезни подвержены дети лет 6–7. Это совсем не значит, что остальным можно вздохнуть с облегчением, риск подхватить заразу есть у всех. Но особенно беспокоиться нужно за малышей младше двух годков — при случайной встрече с бактериями они заболевают в два раза чаще.
Важно помнить, что коклюш очень заразен. Если ребёнок поразят бактерии, то навязчивый кашель обязательно перейдёт ко всем остальным членам семьи. То же самое относится и к одному из родителей — он быстро распространит коклюш среди окружающих. Что является достаточным условием для соблюдения, помимо лечения, хотя бы частичного карантина. Во время которого взрослые в обязательном порядке берут больничный, а их дети на месяц «освобождаются» от школы и общих прогулок, чтобы исключить распространение болезни. Сам процесс лечения при этом может занимать около 3 месяцев и даже больше, включая первые недели инкубационного периода и угасание остаточного рефлекторного кашля.
Типы заболевания
Коклюш способен протекать в одной из трёх возможных форм, каждая из которых отличается набором симптомов и выраженностью признаков болезни у ребёнка:
 Типичная. После попадания в организм бактерий, заболевание проходит незаметный инкубационный период и развивается по стандартному «плану».
Типичная. После попадания в организм бактерий, заболевание проходит незаметный инкубационный период и развивается по стандартному «плану».- Атипичная. Но также её нередко называют стёртой, что само по себе намекает на ход болезни — заражённого не мучают сильные приступы кашля, вместо этого он лишь немного покашливает, а иногда этот характерный признак и вовсе пропадает.
- Бактерионоситель. Примечателен тем, что ребёнок не болеет в прямом смысле этого слова. Все симптомы коклюша также отсутствуют, но в то же время организм носит в себе коклюшную палочку и может заражать окружающих.
Особенно коварной и опасной считается последний тип, т. к. распознать его без должных анализов невозможно. Дети-носители выглядят абсолютно здоровыми и одновременно с этим — заражают людей вокруг себя. Чаще подобная форма встречается у детей старше семи, если до этого им вовремя была сделана прививка. Но и переболевший первой или второй формой коклюша ребёнок в течение 30 дней является носителем бактерий.
Бактерионосителями или больными в скрытой форме нередко становятся взрослые, работа которых обязывает контактировать с детьми, в том числе заражёнными. В группу риска попадают педиатры, воспитатели детских садов, учителя и т. д.
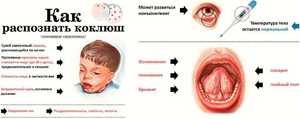
Первые симптомы коклюша у ребёнка
Очень сложно определить заболевание на ранних стадиях, т. к. отличительные признаки, характерные именно для поражения коклюшной палочкой, первое время отсутствуют. А те, что есть, уж слишком сильно напоминают обычную простуду:
- повышенная температура и, как следствие, озноб;
- быстрая утомляемость;
- слабость;
- головные боли;
- насморк;
- сухой кашель.
Неудивительно, что родители не спешат бить тревогу, леча малыша чаем с малиновым вареньем и противопростудными препаратами. Но если ни то, ни другое не помогает — это серьёзный повод задуматься и провести обследование, которое однозначно покажет присутствие или отсутствие в детском организме бордетеллы.
При появлении первых признаков ОРЗ, гриппа или простуды нужно тщательно следить за состоянием больного. Намекающим на развитие коклюша «звоночком» является наличие затяжного кашля, типичное лечение которого не приводит к результатам.
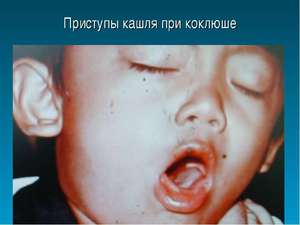
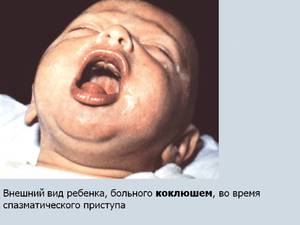
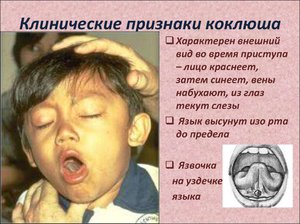
Чаще всего характерные признаки коклюша у ребёнка появляются лишь через несколько дней, а то и вовсе через 1–2 недели. К этому моменту кашлевой рефлекс начинает активно укореняться, а сами приступы кашля — усиливаться. Но также у больного:
 затрудняется дыхание;
затрудняется дыхание;- появляется ощущение присутствия в горле инородного тела;
- мучает сильный, удушающий кашель;
- вдохи и выдохи сопровождаются репризой — наличием неприятного свиста;
- наблюдается отхождение слизи и мокроты, в запущенном случае возможны прожилки крови.
Осложнения и последствия: к чему может привести коклюш?
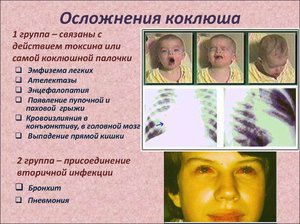
Несвоевременное диагностирование и лечение болезни способно стать причиной множества негативных последствий. Особенному риску подвержены лёгкие и ЛОР органы. Длительный сильный кашель оказывает на них большую нагрузку, а позже может перейти в пневмонию, бронхит, ларингит и другие. Воспаление слизистой бронхов и трахеи провоцирует сужение дыхательных ходов, что вместе с отёками тканей и рефлекторными спазмами может привести к смерти.
Помимо вышеперечисленных осложнений, коклюш повышает риск развитие таких заболеваний, как эмфизема лёгких. Излишнее напряжение мышц во время приступов может привести к повреждению лёгких или барабанных перепонок, спровоцировать развитие пупочной и паховой грыжи.
Это заболевание страшно и тем, что вызывает гипоксию головного мозга, причиной которой также становится кашель. К летальному исходу могут привести припадки эпилепсии и судороги.
Как лечить коклюш?
В большинстве случаев лечение этого заболевания производят без диспансеризации, в домашних условиях. Исключение составляют лишь дети, возраст которых не достиг одного года — у них коклюш развивается особенно стремительно, велик риск осложнений и летального исхода. Малышей постарше госпитализируют только в случае тяжёлого течения болезни.
Домашнее лечение коклюша обязательно должно включать в себя:
 Изолирование ребёнка от здоровых детей.
Изолирование ребёнка от здоровых детей.- Поддержание в его комнате высокой влажности.
- Вместе с тем в помещении должно быть прохладно с температурой воздуха не ниже 16–20 градусов, но и немногим больше. Соблюдение этого и предыдущего правила должно уменьшить количество приступов кашля.
- Если прогулки на свежем воздухе невозможны, то комната должна ежедневно проветриваться.
- Лечение антибиотиками и противокашлевыми препаратами. А вот с отхаркивающими нужно быть осторожнее — они способны усилить кашель.
- Восстановление и повышение иммунитета.
- Исключение негативных воздействий, способствующих прогрессированию болезни.
Помощь ребёнку во время приступов кашля
Если родители видят, что малыш начинает заходиться коклюшным кашлем, то самый плохой вариант — сидеть в стороне. Как минимум нужно следить за тем, чтобы больной не лежал в моменты приступов. Он должен либо сидеть, либо стоять.
Бактерии коклюша вызывают симптомы через раздражение нервных окончаний, а значит лучшим способом ослабить кашель станет переключение мозговых центров на другие эмоции. Старайтесь, чтобы малыш реже боялся, волновался и нервничал. А вот увлечённая игра или просмотр мультфильмов, напротив, могут оказать благотворное влияние. Отвлечение от болезни — хороший, верный ход на пути к выздоровлению.
Медикаментозное лечение коклюша — антибиотики и препараты
Но терапия должна включать в себя не только игры и поддержание необходимой атмосферы дома. После обследования и осмотра доктор обязательно выписывает антибактериальный курс.
Не занимайтесь самолечением! Назначить необходимый препарат ребёнку должен специалист! Именно от выбора средства будет зависеть процесс лечения и вероятность возникновения осложнений.
 Чаще всего при коклюше используют антибиотики «Левомицетин», «Ампициллин» или «Эритромицин».
Чаще всего при коклюше используют антибиотики «Левомицетин», «Ампициллин» или «Эритромицин».
При этом обычно назначают таблетки. Уколы же остаются на случай ухудшения состояния больного и применяясь в основном при выраженных рвотных позывах из-за кашля.
Суточная доза антибиотика берётся из расчёта, что на 1 кг веса необходимо 0,05 мг препарата. Полученное число делится на 4 приёма.
Если через двое суток лечение коклюша не приносит видимых результатов, то к уже имеющейся терапии могут добавить другие средства, разрешённые к применению.
На первых порах развития коклюша с ним можно бороться специфическим лечением — глобулинами. А вот в том случае, если болезнь успела перейти в спазматический период с сильными приступами, то, возможно, придётся прибегнуть к помощи нейролептических препаратов: «Аминазин», «Атропин» и другие, способные уменьшить кашель. Активно используются различные противокашлевые средства.
Эффективным средством является оксигенотерапия кислородными масками, сочетаемая с раствором глюкозы. Последнюю, как правило, вводят внутривенно и в сочетании с «Реополиглюкином», чтобы купировать развитие симптомов и патологий лёгочной ткани. При этом важно не просто лечить коклюш, но и повышать общий иммунитет идущего на поправку ребёнка.